Suy thận: Hiểu về phân loại, dấu hiệu và điều trị
I. Suy thận: Khái niệm và phân loại
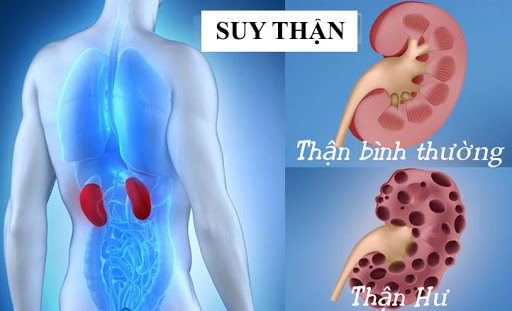
1.1 Khái niệm suy thận
Suy thận là tình trạng mất khả năng của thận để hoạt động đúng chức năng, dẫn đến sự suy giảm về khả năng lọc máu, điều chỉnh nước và chất điện giải trong cơ thể. Đây là một bệnh lý nghiêm trọng có thể gây ra nhiều biến chứng và ảnh hưởng nghiêm trọng đến sức khỏe.
1.2 Phân loại suy thận
Suy thận có thể được phân loại dựa trên mức độ suy giảm chức năng thận và tốc độ tiến triển của bệnh. Các loại phân loại chính bao gồm suy thận tiềm ẩn, suy thận nhẹ, suy thận trung bình, suy thận nặng và suy thận mãn tính.
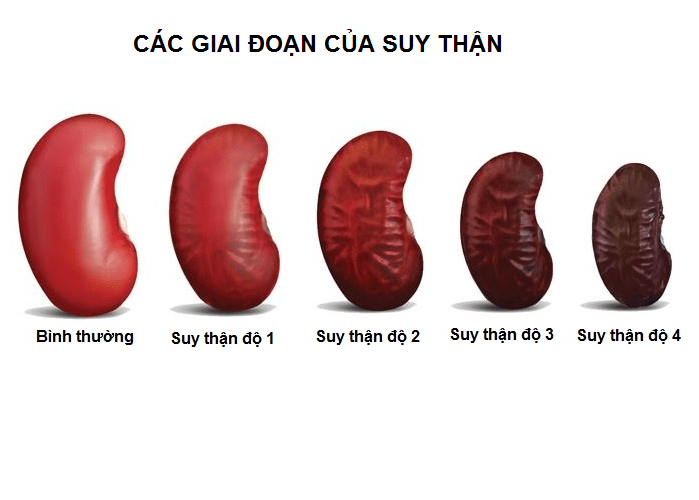
II. Giai đoạn của bệnh suy thận
Bệnh suy thận được chia thành năm giai đoạn khác nhau dựa trên mức độ suy giảm chức năng thận. Hệ thống phân loại thông thường dựa trên công thức ước tính tỷ lệ lọc cầu thận (estimated glomerular filtration rate - eGFR), một chỉ số đánh giá chức năng thận. Dưới đây là phân loại giai đoạn của bệnh suy thận:
1. Giai đoạn 1: Tỷ lệ lọc cầu thận bình thường (eGFR ≥ 90 ml/phút/1,73 m²). Trong giai đoạn này, chức năng thận vẫn bình thường và không có triệu chứng suy thận.
2. Giai đoạn 2: Tỷ lệ lọc cầu thận suy giảm nhẹ (eGFR = 60-89 ml/phút/1,73 m²). Ở giai đoạn này, chức năng thận bị suy giảm nhưng vẫn chưa gây ra triệu chứng rõ ràng. Một số người có thể bị ánh sáng tiểu tiện, tăng tốn nước tiểu hoặc tăng huyết áp.
3. Giai đoạn 3: Tỷ lệ lọc cầu thận suy giảm trung bình (eGFR = 30-59 ml/phút/1,73 m²). Trong giai đoạn này, chức năng thận suy giảm đáng kể và có thể gây ra các triệu chứng như mệt mỏi, tăng huyết áp, tiểu nhiều hơn hoặc ít hơn bình thường, tăng kali máu và tăng axit uric máu.
4. Giai đoạn 4: Tỷ lệ lọc cầu thận suy giảm nghiêm trọng (eGFR = 15-29 ml/phút/1,73 m²). Trong giai đoạn này, chức năng thận suy giảm mạnh và dẫn đến các triệu chứng như mệt mỏi nghiêm trọng, ngứa da, buồn nôn, nôn mửa, mất cảm giác ở tay và chân, và rối loạn giấc ngủ.
5. Giai đoạn 5: Suy thận mãn tính (eGFR < 15 ml/phút/1,73 m² hoặc bệnh nhân đang trong giai đoạn cuối). Đây là giai đoạn cuối cùng của suy thận, khi chức năng thận suy giảm đáng kể và không còn khả năng duy trì cuộc sống mà không có sự can thiệp thay thế chức năng thận. Trong giai đoạn này, bệnh nhân cần thay thế chức năng thận bằng cấy ghép thận hoặc xử lý nước tiểu (lọc thận nhân tạo).
Mỗi giai đoạn có những yếu tố riêng và đòi hỏi phương pháp điều trị và quản lý khác nhau. Việc xác định giai đoạn của bệnh suy thận dựa trên eGFR và theo dõi sự tiến triển của nó là quan trọng để đưa ra phác đồ điều trị phù hợp và quản lý bệnh suy thận.
3.1 Dấu hiệu sớm của suy thận
Các dấu hiệu sớm của suy thận có thể bao gồm mệt mỏi, giảm năng suất làm việc, tiểu nhiều hơn bình thường (đặc biệt là vào ban đêm), sự thèm ăn giảm, giảm cân không rõ nguyên nhân, tăng huyết áp và tăng mức ure trong máu.
3.2 Dấu hiệu tiến triển của suy thận
Khi suy thận tiến triển, các dấu hiệu có thể trở nên nghiêm trọng hơn. Bệnh nhân có thể gặp các triệu chứng như sự mệt mỏi mất cân bằng, buồn nôn, nôn mửa, ngứa da, chuột rút cơ, rối loạn giấc ngủ, giảm chức năng tư duy và kém cân.
Các bệnh lý như viêm thận cấp, viêm thận mãn tính, sỏi thận, u thận và bệnh thận đáp ứng viêm là những nguyên nhân chính gây suy thận. Ngoài ra, bệnh tăng huyết áp và tiểu đường cũng có thể dẫn đến suy thận.
4.2 Bệnh lý lý thuyết và tình trạng đặc biệt
Các bệnh lý như bệnh Lupus ban đỏ, bệnh thận tự miễn, bệnh thận mạn tính do tác động của thuốc, bệnh thận do tác dụng phụ của thuốc và bệnh thận do nhiễm độc cũng có thể gây suy thận.
4.3 Các yếu tố nguy cơ gây suy thận
Có một số yếu tố nguy cơ khác có thể tăng nguy cơ mắc suy thận, bao gồm tuổi cao, bệnh tim mạch, tiểu đường, tăng huyết áp, hút thuốc lá, tiếp xúc với các chất độc hại và sử dụng các loại thuốc không an toàn cho thận.
V. Biến chứng suy thận
5.1 Tăng huyết áp và bệnh tim mạch
Suy thận có thể dẫn đến tăng huyết áp và gây ra các vấn đề tim mạch, như bệnh động mạch vành, suy tim và nhồi máu cơ tim.
5.2 Rối loạn chất điện giải
Chức năng thận bị suy giảm có thể gây ra rối loạn chất điện giải trong cơ thể, gây ra các vấn đề như tăng kali máu, giảm natri máu và tăng phosphate máu.
5.3 Suy thận mạn tính cuối cùng
Suy thận mạn tính cuối cùng là tình trạng nghiêm trọng và nguy hiểm, khi thận hoàn toàn mất khả năng hoạt động. Trong trường hợp này, điều trị như thay thế chức năng thận (như cấy ghép thận) là cần thiết.
VI. Phương pháp điều trị suy thận
6.1 Điều trị dự phòng và điều trị cơ bản
Điều trị dự phòng suy thận bao gồm kiểm soát các yếu tố nguy cơ như tăng huyết áp và tiểu đường, hạn chế tiếp xúc với các chất độc hại và duy trì một lối sống lành mạnh. Điều này bao gồm việc ăn một chế độ ăn uống cân đối, tập luyện đều đặn và không hút thuốc lá.
Đối với suy thận giai đoạn đầu, điều trị cơ bản tập trung vào kiểm soát các yếu tố nguy cơ và điều trị các bệnh lý cơ bản như tăng huyết áp và tiểu đường. Các loại thuốc được sử dụng để kiểm soát tình trạng này bao gồm thuốc chống tăng huyết áp, thuốc giảm đường huyết và thuốc chống viêm.
6.2 Quản lý dưỡng chất và điều trị bổ sung
Việc quản lý dưỡng chất là một phần quan trọng trong điều trị suy thận. Bệnh nhân có thể được khuyến nghị tuân thủ một chế độ ăn uống giàu protein chất lượng, hạn chế natri và kali, và kiểm soát lượng nước tiêu thụ. Đồng thời, các bổ sung vitamin và khoáng chất có thể được đưa vào để bù đắp những thiếu hụt dưỡng chất.
6.3 Thay thế chức năng thận
Trong giai đoạn suy thận nặng hoặc suy thận mãn tính cuối cùng, khi chức năng thận đã suy giảm đáng kể, thay thế chức năng thận có thể là phương pháp điều trị duy nhất. Thay thế chức năng thận có thể được thực hiện thông qua cấy ghép thận từ người hiến tặng hoặc qua các phương pháp thay thế như máy thải độc tố (hemođiạfiltration) hoặc xử lý nước tiểu (lọc thận nhân tạo).
6.4 Điều trị pháp khác
Ngoài các phương pháp trên, còn có một số phương pháp điều trị phá khác được sử dụng trong trường hợp cụ thể. Các phương pháp này bao gồm điều trị bằng thuốc, điều trị bằng laser, điều trị bằng sóng xung điện, và phẫu thuật thận.
Trong mỗi trường hợp, quyết định về phương pháp điều trị sẽ phụ thuộc vào giai đoạn và mức độ suy thận, nguyên nhân gây suy thận, và tình trạng sức khỏe tổng quát của bệnh nhân. Việc hợp tác chặt chẽ với bác sĩ chuyên khoa thận là quan trọng để định rõ phương pháp điều trị phù hợp và nhằm đảm bảo tốt nhất cho sức khỏe và chất lượng sống của bệnh nhân suy thận.
#than #suythan #dieutrithan



Dung dịch vệ sinh Meliora giá tốt đây cả nhà ơi
Trả lờiXóa